IDEE ORIGINALE CREAPHARMA.CH – EXCLUSIF
Beaucoup de personnes ne comprennent pas bien la différence fondamentale entre l’effet du vaccin contre la Covid-19 sur l’organisme et une véritable infection par le virus. Autrement dit, quelles quantités de virus trouve-t-on (ou non) chez une personne vaccinée quelques heures ou jours après le vaccin en comparaison avec une personne développant la maladie lorsqu’elle est infectée par le virus. Cet article vous aide à mieux comprendre comment la vaccination permet de duper le système immunitaire. A l’heure de l’écriture de cet article le 17 mars 2021, tout indique que la vaccination est nettement préférable que d’attraper le virus. Juste un chiffre, hier au Brésil il y a eu exactement 2798 morts en 24h à cause de la Covid-19, soit l’équivalent de la population d’un village français rayé de la carte en 24h.
Personnes gravement malades, pneumonie
Commençons par mieux comprendre ce qui se passe avec une personne gravement malade, fortement touchée par le virus SARS-CoV-2 à l’origine de la Covid-19. Dès que le virus rentre dans l’organisme, il commence par se multiplier dans les cellules humaines, notamment celles du nez puis ensuite descend dans les voies respiratoires via le pharynx. Après quelques jours (souvent environ 5 jours), les premiers symptômes apparaissent comme de la fièvre, de la toux ou des difficultés à respirer, signes que le virus commence à se multiplier massivement dans la région de la gorge et descend dans les poumons. En plus des poumons, le SARS-CoV-2 se lie grâce à des récepteurs cellulaires ECA-2 présents dans de nombreuses cellules des parois des vaisseaux sanguins (risque de thromboses), du cœur, des reins et des intestins. Certains scientifiques estiment que le virus touche aussi le système nerveux, la perte d’odorat qui est un symptôme typique de la Covid-19 semble confirmer cette hypothèse. Vous l’aurez compris, à un moment donné le virus est présent partout dans de très nombreuses cellules de l’organisme. Le risque le plus grave est lorsque les cellules pulmonaires deviennent fortement touchées. On ne peut bien sûr pas vivre sans oxygène. Le manque d’air provient d’une diminution du poumon à oxygéner correctement le sang, c’est un signe typique de la pneumonie (voir infographie ci-dessous). Presque toutes les personnes hospitalisées ont des symptômes de pneumonie, comme l’expliquait le magazine anglais de référence The Economist en juin 2020. Dans des cas graves, où par exemple 80% du poumon est touché le patient n’est plus capable de respirer et doit être placé sous respirateur automatique en réanimation (soins intensifs). Le personnel médical espère ensuite que l’organisme du patient sera capable via son système immunitaire d’éliminer le virus notamment du poumon, ce processus peut prendre de nombreux jours. Certains y arrivent, la majorité, mais une grande partie va malheureusement décéder à l’hôpital (certaines sources parlent d’environ 40% de décès, mais cela dépend des pays). D’autres causes de décès sont notamment le sepsis et une “tempête de cytokines”, provoquées directement par le virus SARS-CoV-2. Les médecins au Brésil qui soignent actuellement les patients atteints la plupart du temps par la souche dite brésilienne (P1.) expliquaient au grand média brésilien UOL.com.br le 17 mars 2021 que beaucoup de patients aux soins intensifs avaient aussi d’autres organes que les poumons touchés comme les reins. Le virus peut donc affecter de nombreux organes différents.
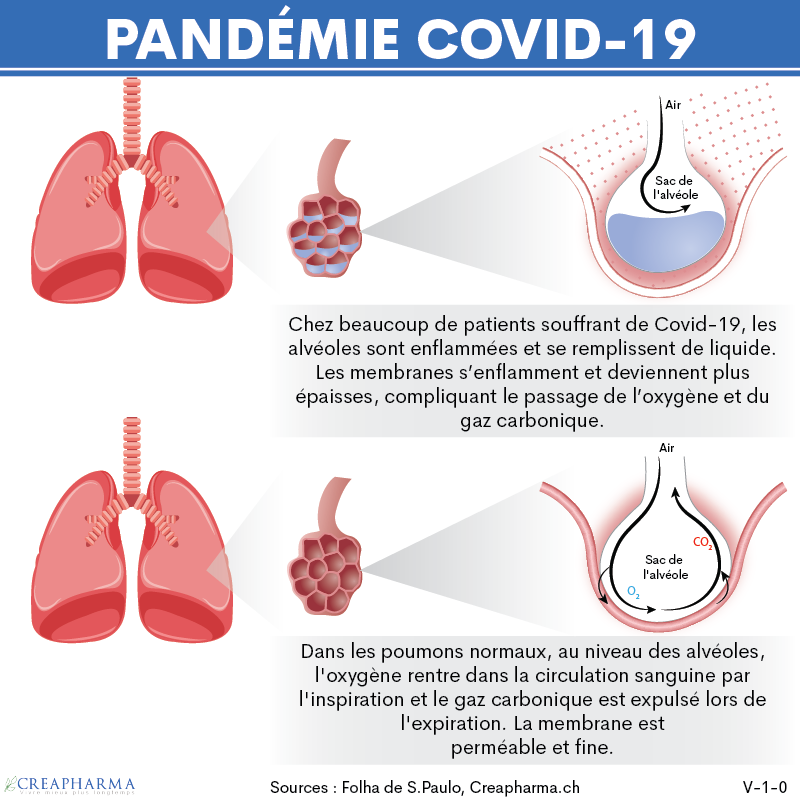
Le virus qui est par définition actif cherche à se multiplier dans un nombre très élevé de cellules, il “hacke” véritablement l’organisme. Une fois que l’organisme humain a été capable d’éliminer le virus, si le patient survit, le système immunitaire aura mémorisé cette attaque. Il pourra en théorie par la suite en cas d’exposition au même virus être capable d’envoyer des anticorps et cellules de défense (lymphocytes) pour bloquer l’infection très rapidement notamment au niveau du nez et éviter une “descente” dans les poumons.
Vaccins
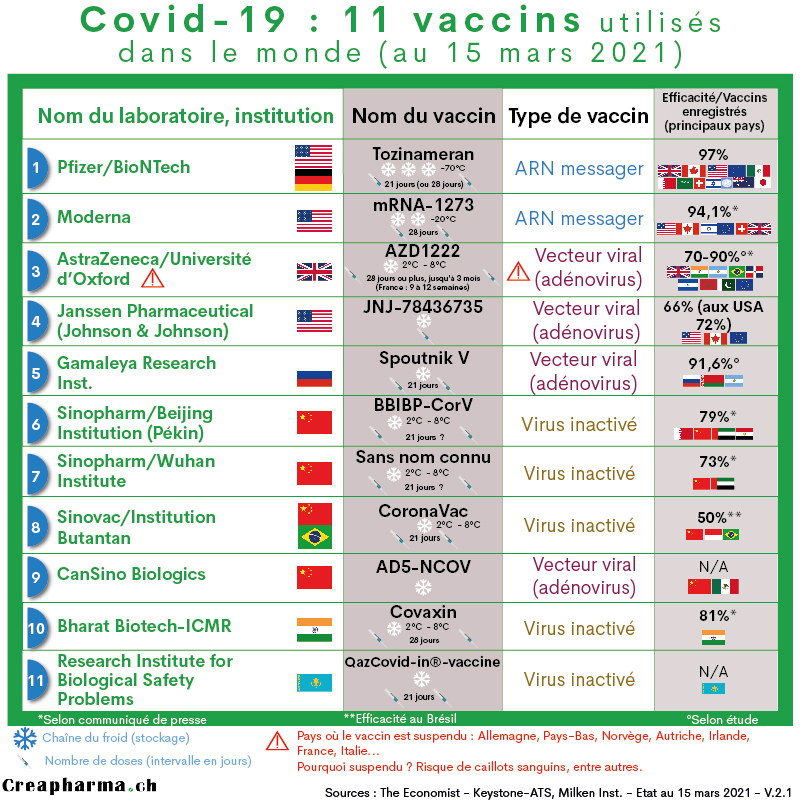
Les vaccins eux fonctionnent de façon très différente, car pour les 3 grands types de vaccins enregistrés dans le monde en mars 2021 – ceux à virus inactivés (surtout les chinois), à ARN (Pfizer et Moderna) ou à adénovirus (AstraZeneca, Spoutnik, J&J) – aucun virus ou éléments de virus (ex. ARN) n’a la capacité de toucher par exemple les poumons. Si on simplifie, aucun vaccin ne va “descendre” dans les poumons et détruire les cellules pulmonaires, mettant la personne vaccinée aux soins intensifs. Le vaccin inactivé ou mort est le plus facile à comprendre, il fonctionne comme celui de la grippe. Des virus inactivés sont injectés, les cellules du bras vont commencer à mobiliser les cellules de défense (lymphocytes par exemple) pour faire face au virus inactivé. Mais comme le virus est mort, il ne peut pas se multiplier partout dans l’organisme comme dans les poumons. Il reste donc très localisé. Si la personne est par la suite réellement exposée au virus (SARS-CoV-2) l’organisme saura, pour la majorité des personnes, le détruire par anticorps notamment avant qu’il ne puisse justement “descendre” dans les poumons. Les vaccins à adénovirus et ARN fonctionnent sur le même principe mais fabriquent une protéine (Spike protein) du virus. De la même façon le but est d’éduquer l’organisme humain à reconnaître le SARS-CoV-2 ou une partie du virus (Spike protein) pour savoir y faire face.
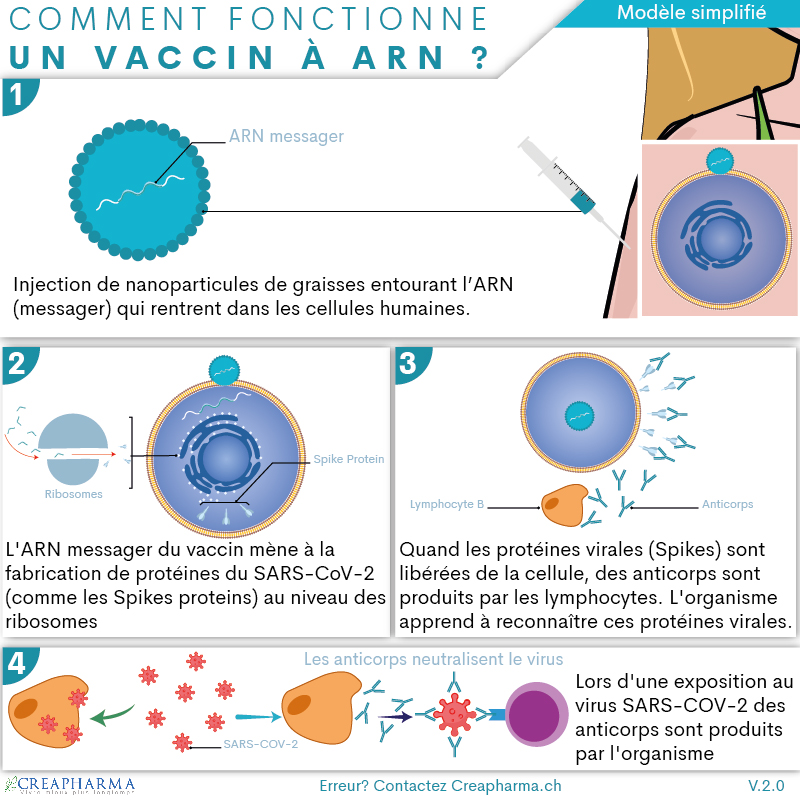
Aucun risque pour les vaccins ?
Les vaccins peuvent présenter un petit risque statistique comme on le voit avec celui d’AstraZeneca, mais en terme mathématique même si quelques décès devraient être prouvés on est très loin des plus de 2,6 millions de morts de par le monde depuis le début de la pandémie provoqué par la Covid-19. Le 17 mars 2021, nous n’avons pas pris connaissance de cas de décès directement provoqués par l’un des vaccins. Imaginez si une personne mange une pomme le 1er mars 2021 et meurt d’un AVC le 5 mars 2021, la pomme n’est bien sûr pas à l’origine de l’AVC. Avec la vaccination de millions de personnes, il est dans l’ordre des choses que des personnes meurent après une vaccination, sans lien direct avec celle-ci. Toutefois, ce qui peut poser un peu problème, en tout cas en terme théorique, pour des scientifiques comme votre serviteur est de bien comprendre comment fonctionnent notamment les vaccins à adénovirus et à ARN. Actuellement il ne m’a pas été possible de bien savoir exactement comment fonctionne un vaccin à ARN, notamment si l’ARN ou non peut provoquer l’apoptose de cellules comme les lymphocytes lorsque le vaccin est injecté dans le sang. Mais au vu des informations actuelles, je pense que la vaccination est à conseiller à toute la population, en tout cas ceux qui ne sont pas anti-vaccins. Creapharma.ch continue d’accompagner jour après jour l’actualité sur les vaccins contre la Covid-19.
Le 17 mars 2021. Par Xavier Gruffat (pharmacien). Relecture (Seheno Harinjato, rédactrice chez Creapharma.ch)


