Parkinson
Résumé sur la maladie de Parkinson
La maladie de Parkinson est une maladie neurologique dégénérative qui atteint le système nerveux central (SNC). Elle est associée à une destruction des neurones fabriquant la dopamine. Sa cause est encore inconnue, notons toutefois que la majorité des malades ont plus de 65 ans, l’âge est donc un facteur de risque important.
Les principaux symptômes de la maladie de Parkinson se caractérisent par un tremblement (au repos), une raideur et une lenteur des mouvements. On note aussi d’autres symptômes, non moteur, qui sont des troubles du sommeil, de l’anxiété et de la dépression.
Le diagnostic repose sur les signes cliniques du patient.
Le traitement consiste principalement en l’administration par voie orale (comprimés) de lévodopa (un précurseur de la dopamine) ou des agonistes de la dopamine (bromocriptine, piribédil) ainsi que des stimulateurs du système dopaminergique (sélégiline, entacapone).
Définition
La maladie de Parkinson est une maladie neurologique chronique dégénérative atteignant le système nerveux central (SNC). En général il s’agit de personnes de plus de 50 ans (en majorité souvent de plus de 65 ans) qui sont atteintes de la maladie de Parkinson.
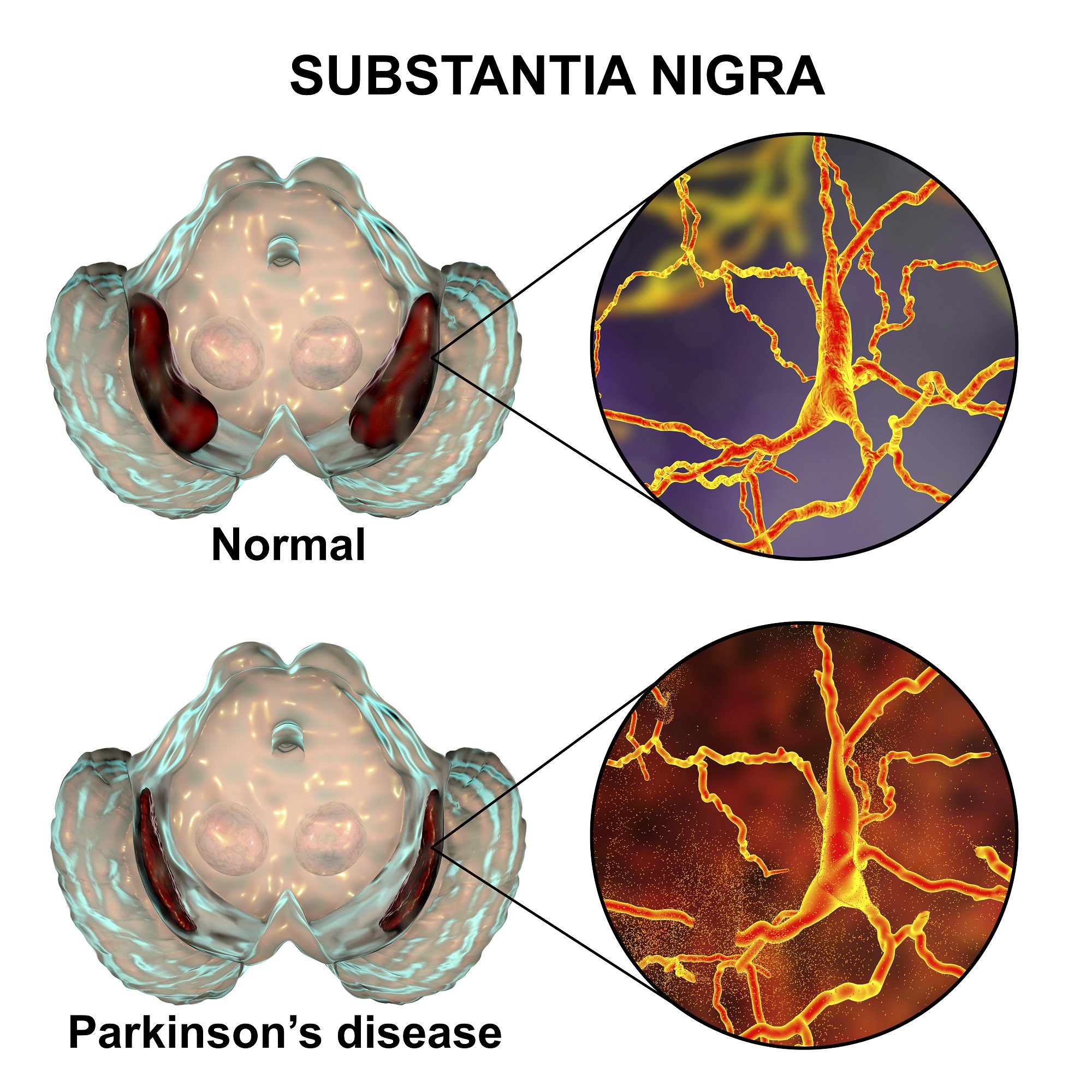
Pour être plus précis, la maladie de Parkinson se caractérise par une dégénérescence des cellules nerveuses d’un noyau gris central : le locus niger. Ce qui provoque une insuffisance au niveau de la sécrétion de dopamine. Cette insuffisance en dopamine entraîne des troubles dans la régulation motrice. C’est pourquoi la plupart des traitements reposent sur l’administration de dopamine (en fait un précurseur de la lévodopa) ou d’agonistes de la dopamine.
Historique de la maladie – Origine du nom maladie de Parkinson
La maladie de Parkinson fut découverte par le médecin anglais James Parkinson en 1817.
La journée mondiale de la maladie de Parkinson a lieu chaque année le 11 avril.
Epidémiologie
En Suisse, environ 15’000 personnes souffrent de la maladie de Parkinson, selon un article paru en avril 2019 de l’agence de presse Keystone-ATS.
Aux Etats-Unis, en 2021 environ 1 million de personnes souffraient de la maladie de Parkinson.
Hommes vs femmes
Les hommes sont plus touchés que les femmes par la maladie.
Âge
La maladie est souvent diagnostiquée chez les personnes âgées de plus de 60 ans. Mais il y a des exceptions, le célèbre acteur américain Michael J. Fox a été diagnostiqué à l’âge de 29 ans.
Causes
 Les causes exactes de la maladie de Parkinson ne sont pas clairement connues.
Les causes exactes de la maladie de Parkinson ne sont pas clairement connues.
Quelques hypothèses sont attribuées comme cause possible de la maladie de Parkinson comme des origines génétiques, un contact avec des toxiques qui atteignent le système nerveux central (ex. des pesticides) ou des traumatismes au niveau de la tête.
Neurophysiologie
On sait que les neurones qui fabriquent la dopamine dans les noyaux gris centraux (substancia nigra) se détruisent ou meurent1. Avec environ 60% des neurones détruites dans le cerveau (substancia nigra) le cerveau n’est plus capable de communiquer proprement avec les muscles du corps.
Personnes à risque
– La maladie de Parkinson touche surtout la population âgée de plus de 65 ans.
– Une certaine littérature médicale parle d’une incidence plus grande chez les hommes que chez les femmes.
– Les personnes qui souffrent de mélanome, une forme grave de cancer de la peau. Selon une étude publiée en 2017 réalisée par la Mayo Clinic (Etats-Unis) et publiée dans la revue scientifique Mayo Clinic Proceedings, les personnes souffrant de mélanome ont environ 4 fois plus de risque d’être touché par la maladie de Parkinson. L’inverse est aussi vrai, cela signifie qu’une personne qui souffre de Parkinson a statistiquement 4 fois plus de risque de développer un mélanome. Pour le moment, les scientifiques parlent d’une association et non pas de lien de cause à effet.
La lévodopa (L-Dopa), médicament très utilisé dans la maladie de Parkinson, pourrait être à l’origine de l’augmentation du risque de mélanome mais les études ne sont pas encore concluantes avec des résultats contradictoires. La génétique pourrait aussi jouer un rôle clé.
Symptômes
La maladie de Parkinson affecte les mouvements, ce qui provoque un trouble moteur. Pour résumer on observe surtout les symptômes suivants : tremblement (au repos) par exemple au niveau de la main, raideur et lenteur des mouvements.
En plus, d’autres symptômes non-moteurs sont associés comme des dysfonctions du système autonome, des problèmes neuro-comportementaux et cognitifs, des difficultés sensorielles ou encore des problèmes de sommeil.
Troubles moteurs
Les symptômes moteurs les plus fréquents sont tremblements (tremor), rigidité (rigor), bradycinésie (lenteur anormale des mouvements volontaires) et instabilité posturale. D’autres symptômes incluent des difficultés de marcher, une micrographie (écriture petite et en pattes de mouche, souvent un des premiers signes de la maladie de Parkinson), bégaiement, distonie, fatigue, salivation, inquiétude, hyponimie (diminution de l’expression faciale), etc.
Le patient peut aussi connaître des changements dans le langage, comme parler plus lentement ou avoir des hésitations avant de parler.
Troubles non-moteurs
– Les symptômes non-moteurs sont parfois négligés dans le diagnostic et le traitement de la maladie de Parkinson. Ces symptômes non-moteurs incluent: des troubles cognitifs, des troubles émotionnels, une dépression, de l’anxiété, des troubles olfactifs, des difficultés du sommeil, de l’apathie. Il faut savoir que l’incidence d’avoir une démence (ex. Alzheimer) est environ 6 fois plus grande que dans la population générale, sa prévalence est de 10% à 50%.
– Les symptômes du trouble du système autonome peuvent être : troubles urinaires (ex. incontinence), dermatite séborrhéique, salivation excessive, troubles de la fonction sexuelle, hypotension orthostatique.
– Les symptômes gastro-intestinaux peuvent être : constipation, réduction de la motilité gastrique.
– Finalement, on peut observer également des troubles oculaires.
Symptômes très précoces
Avant l’arrivée des symptômes typiques de la maladie de Parkinson comme les tremblements ou la rigidité, des symptômes précoces peuvent se manifester des (dizaines d’) années avant, selon la Mayo Clinic, comme :
– Constipation
– Perte d’odorat ou changement d’odorat (ce symptôme peut apparaître plus de 40 ans avant l’apparition des symptômes physiques ou classiques de Parkinson)
– Anémie
– Troubles du sommeil
– Anxiété
– Perte subjective de la mémoire
– Troubles visuels
– Dépression
Diagnostic
 Le diagnostic de la maladie de Parkinson n’est pas une tâche facile. Dans de nombreux cas, le patient doit être observé sur une longue durée par un médecin, de préférence un neurologue. Il devra notamment savoir s’il s’agit de la “vraie” maladie de Parkinson ou alors d’un “Parkinson pharmacologique”, conséquence par exemple d’un traitement à base de phénotiazine, de lithium, d’halopéridol, etc.
Le diagnostic de la maladie de Parkinson n’est pas une tâche facile. Dans de nombreux cas, le patient doit être observé sur une longue durée par un médecin, de préférence un neurologue. Il devra notamment savoir s’il s’agit de la “vraie” maladie de Parkinson ou alors d’un “Parkinson pharmacologique”, conséquence par exemple d’un traitement à base de phénotiazine, de lithium, d’halopéridol, etc.
Le diagnostic de la maladie de Parkinson se base sur une anamnèse du patient (entretien avec le médecin) avec des examens neurologiques, le diagnostic est donc basé sur les signes cliniques.
En 2021, il n’existait pas de biomarqueur permettant d’identifier clairement la maladie de Parkinson dans le sang par exemple2.
A titre expérimental il existe une méthode avec une caméra à positons pour permettre de visualiser le déficit en dopamine.
Au moment du diagnostic, les patients ont en moyenne l’âge de 60 ans, comme le relève l’agence de presse suisse Keystone-ATS en avril 2019.
Complications
Une étude de 2017 réalisée par la Mayo Clinic (voir références de l’étude dans la rubrique Personnes à risque) a montré que les personnes atteintes de Parkinson avaient 4 fois plus de risque de développer un cancer de la peau.
Traitements
Le traitement pour soigner la maladie de Parkinson a pour objectif de contrôler les symptômes et repose principalement sur un traitement médicamenteux (voir aussi en bas de page pour d’autres méthodes de traitement, souvent très efficaces).
Le pronostic de la maladie de Parkinson est en général bon, en effet avec des traitements adaptés le patient peut plus ou moins maintenir ses activités et sa durée de vie est normale. Dans certains cas toutefois la maladie n’arrive pas à être entièrement stabilisée et certaines facultés intellectuelles s’altèrent.
Traitements médicamenteux (antiparkinsoniens)
Les médicaments contre la maladie de Parkinson, comme la lévodopa, fonctionnent bien3. Selon une étude de la Mayo Clinic, les personnes souffrant de Parkinson ont une durée de vie presque identique à ceux ne souffrant pas de la maladie, en vivant seulement en moyenne environ une année de moins. Toutefois, il n’existe pas de médicaments permettant de guérir (cure en anglais) de la maladie de Parkinson.
Lévodopa
La lévodopa (L-Dopa) est le traitement de référence pour soigner la maladie de Parkinson, en particulier dans les cas où les symptômes qui prédominent sont une lenteur des mouvements ainsi que de la raideur musculaire. La lévodopa est de nos jours le principal médicament pour le traitement d’une maladie de Parkinson idiopathique (sans connaissance exacte de la cause)4.
La dévodopa augmente la concentration de dopamine dans le corps strié du cerveau, car la molécule se transforme en dopamine dans le cerveau. La lévodopa est souvent associée à d’autres molécules (voir tableau ci-dessous), car il faut savoir que l’association de lévodopa avec par exemple les inhibiteurs de la décarboxylase périphérique diminue l’incidence de nausées et vomissements et facilitent le passage de la lévodopa dans le cerveau.
On administre en général la lévodopa à doses croissantes, c’est-à-dire qu’on commence par une petite dose jusqu’à atteindre la dose minimum nécessaire pour arriver à une suppression des symptômes. Normalement on fractionne en 8 prises quotidiennes5.
Effets secondaires et risques liés à la lévodopa
Le principal effet secondaire de la lévodopa est l’apparition du phénomène on-off qui se manifeste en général après plusieurs années de traitement, dans malheureusement presque 4 patients sur 5 après 10 ans de maladie. Il s’agit d’une réapparition brutale des symptômes, d’où le concept on (les symptômes apparaissent) alors qu’avec la lévodopa on avait limité voire arrêté les symptômes (off). C’est pourquoi certains médecins prescrivent parfois des agonistes dopaminergiques (mais qui eux aussi ont des effets secondaires parfois très ennuyeux, lire ci-dessous).
Inhibiteurs de la MAO-B
L’utilisation également de neuroprotecteurs retardent la dégénération neuronale et rendent la progression de la maladie plus lente. La sélégiline (Zelapar® aux Etats-Unis) est un médicament utilisé à cette fin. La rasagiline (Azilect® et génériques) et la safinamide (Xadago®) sont deux autre médicaments appartenant aux inhibiteurs de la MAO-B.
Les inhibiteurs de la MAO-B (monoamino oxydase B) retardent la dégradation de dopamine. Lorsque ce type de traitement est installé il faudra notamment éviter la prise des inhibiteurs de la recapture de la sérotonine (par ex. fluoxétine, paroxétine, sertraline,…), les antidépresseurs tricycliques et tétracycliques (maproptiline, imipramine), le mépéridine, le opiacées, le dextrométorphane ou encore le tryptophane.
Agonistes de la dopamine
Les médecins utilisent parfois ce genre de médicaments. Ils permettent d’éviter l’effet on-off de la lévodopa mais malheureusement ont aussi de sérieux effets secondaires (lire ci-dessous). Parmi les agonistes de la dopamine on compte notamment le pramipexol (Sifrol® et génériques), le ropinirol (Adartrel® et génériques), l’apomorphine (Apomorphine HCl Amino) ou la rotigotine (Neupro®), cette dernière utilisé en patch.
L’action des agonistes de la dopamine est comme son nom l’indique d’agir comme un agoniste (qui a le même effet que la dopamine) et donc diminuer les symptômes de Parkinson. Il semble toutefois que les agonistes de la dopamine soient moins efficaces que la lévodopa.
Effets secondaires des agonistes de la dopamine
Les principaux effets secondaires des agonistes de la dopamine reposent sur le développement d’une hypersexualité (fréquentation de prostituées, consommation excessive de films adultes, etc.) ce qui engendre des dépenses énormes sans compter le problème moral (en fonction de l’éducation du patient), d’un problème sérieux dans les dépenses; le patient va augmenter ses dépenses (de façon compulsive) et l’addiction aux jeux d’argent (casino,…).
Il semble que ce facteur de risque soit particulièrement grand chez des hommes jeunes et qui ont une personnalité “curieuse”.
D’un point de vue chimique, la dopamine est responsable des centres du plaisir (même si c’est probablement trop complexe pour expliquer en quelques phrases ses effets), probablement qu’il y a un dérèglement dans le cerveau suite à la prise des agonistes de la dopamine, ce qui favorise cette attitude risquée envers le sexe et l’argent. Il semble que cet effet secondaire soit particulièrement marqué avec le pramipexol (voir listing dans le tableau ci-dessous).
Autres médicaments
– L’amantadine (PK-Merz®) est parfois prescrite par les médecins lors de maladie de Parkinson légère et dans les premiers stades de la maladie, comme le relève la Mayo Clinic. L’amantatine peut aussi aider lors de mouvements involontaires (dyskinésie) provoqués par la prise de lévodopa.
– Les antiparkinsonien inhibiteurs de la COMT comme l’entacapone (Comtan®) ou l’opicapone (Ongentys®) sont parfois utilisés avec la lévodopa (+carbodopa) pour augmenter leur efficacité, selon la Mayo Clinic.
– Les anticholinérgiques (ex. bipéridène par exemple dans Akineton®) sont relativement peu utilisés contre la maladie de Parkinson6.
Remarque générale sur les médicaments contre la maladie de Parkinson :
– Chez les personnes plutôt jeunes et atteintes de la maladie de Parkinson, la thérapie peut être commencée par des agonistes de la dopamine (ex. pramipexol, ropinirol), mais garantie de vrai avantage sur la lévodopa. Par contre chez les personnes âgées atteintes de Parkinson, les agonistes de la dopamine mènent en général à plus d’effets secondaires psychiatriques (ex. hypersexualité) que la lévodopa7.
– Contre la dépression parfois associée à la maladie de Parkinson, des antidépresseurs de la famille des inhibiteurs sélectifs de la recapture de la sérotonine (ISRS) comme la fluoxétine peuvent aider, selon la Mayo Clinic.
Thérapies non-médicamenteuses
Chirurgie (Deep Brain Stimulation)
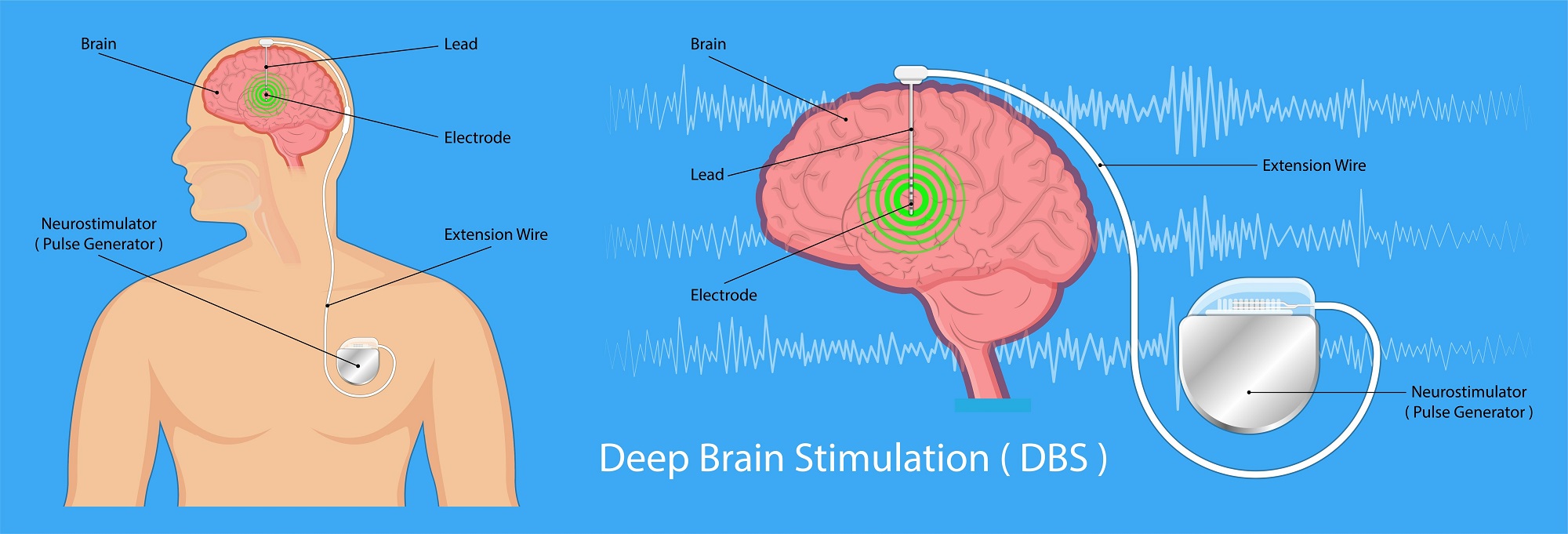
On utilise parfois la chirurgie pour soigner la maladie de Parkinson, en général chez des patients qui ne réagissent pas de façon satisfaisante aux traitements médicamenteux. En particulier chez les patients dont les tremblements sont passablement invalidants. Des électrodes sont placées dans le cerveau pour moduler la stimulation, l’efficacité de cette technique est souvent excellente. En anglais, on parle notamment de Deep Brain Stimulation (DBS). La chirurgie présente des risques, notamment d’infections et d’hémorragie cérébrale, selon la Mayo Clinic.
Cellules souches
Les cellules souches sont parfois proposées par certaines entreprises, notamment américaines. Mais selon la Mayo Clinic, en tout cas en juillet 2021, les traitements à base de cellules souches sont souvent très chers et il n’est pas possible de guérir de la maladie de Parkinson.
Kinésithérapie
La kinésithérapie est très importante dans le traitement de l’akinésie ainsi que de la rigidité. Il s’agit entre autre d’une méthode de rééducation concernant la marche et l’équilibre.
Traitements naturels (en complément seulement)
Selon nous, la phytothérapie pour soigner la maladie de Parkinson n’est qu’une mesure complémentaire (il faudra toujours se faire suivre par un médecin) aux thérapies classiques.
Voici toutefois des plantes qui peuvent aider:
– Ginkgo biloba (grâce à un effet anti-oxydant qui permet de ralentir la maladie)

– Extraits de raisin (action également antioxydante)
– Thé vert
– Cacao
– Ginseng
Remarque : le CBD (composé du cannabis) n’agit pas contre la maladie de Parkinson, comme le résumait en 2021 la Mayo Clinic dans sa newsletter mensuelle d’août 2021. L’institution américaine de référence estimait qu’aucune étude sérieuse n’avait montré la preuve de l’efficacité du CBD ou d’autres substances du cannabis dans la prévention ou la thérapie de la maladie de Parkinson.
Bons conseils
– Quand vous vous rasez, utilisez de préférence des rasoirs électriques. Evitez les rasoirs avec des lames, car vous pourriez vous couper.
– Laissez une ou des lampes de poche (ou une veilleuse) par exemple dans votre chambre, la salle de bain, le hall ou encore le corridor. Cela évitera que le patient trébuche sur des objets lorsqu’il fait nuit.
– Limitez les obstacles au sol. Evitez les petits tapis sur lesquels on peut trébucher. Evitez également du mobilier fragile (verre), cela peut être dangereux si la personne atteinte de Parkinson tombe (elle pourrait se blesser).
– Buvez avec une paille ou un tuyau.
– Utilisez des verres en papier ou plastique plutôt que des verres en verre (pour éviter les blessures).
– Il existe des associations de patients ou des entreprises spécialisées qui peuvent vous aider pour organiser correctement votre appartement et limiter de sérieuses conséquences pour le patient atteint de Parkinson. Parlez-en également à votre médecin qui peut vous aider.
– Pour lutter contre la constipation, parfois un symptôme de la maladie de Parkinson, mangez suffisamment de fibres. Vous pouvez aussi prendre des compléments alimentaires riches en fibres par exemple à base de psyllium (Metamucil®).
– Un taux faible de vitamine B12 dans le sang pourrait être responsable d’une aggravation des symptômes de la maladie de Parkinson8. Chez les malades de Parkinson en particulier, un bas taux de vitamine B12 dans le sang devrait être corrigé. Les patients doivent prendre de la vitamine B12 sous forme de complément alimentaire ou en injection.
Prévention
La maladie de Parkinson étant idiopathique (sans cause connue), il est donc difficile de la prévenir.
– Quelques études toutefois affirment que l’utilisation d’anti-oxydant, comme la vitamine E et C peuvent aider à prévenir le stress oxydatif et la dégénérescence des neurones.
– De plus, la pratique clinique montre que l’utilisation de sélégiline au début de la maladie aide à retarder sa progression. Il est important que le médecin soit conscient et au courant de l’utilisation de ce genre de médicament (sur ordonnance de toute façon).
– La pratique de certains exercices physiques pourrait permettre de réduire l’avancée de la maladie de Parkinson, selon une étude (Parkinson’s Outcomes Project)9.
Sources & Références :
Mayo Clinic, Mayo Clinic Proceedings, Keystone-ATS
Personnes responsables et impliquées dans l’écriture de ce dossier :
Xavier Gruffat (Pharmacien et Rédacteur en chef de Creapharma.ch), Seheno Harinjato (Rédactrice chez Creapharma.ch, responsable des infographies).
Crédits photos :
Fotolia.com/Adobe Stock.
Infographies :
Creapharma.ch (Pharmanetis Sàrl)
Dernière mise à jour du dossier :
09.09.2021
Comment traduit-on la maladie de Parkinson dans d’autres langues ?
-
Anglais : Parkinson
-
Allemand : Parkinson-Krankheit (Morbus Parkinson)
-
Italien : Parkinson – morbo di Parkinson
-
Portugais : Parkinson – doença de Parkinson
-
Espagnol : Parkinson
Références scientifiques et bibliographie :
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 1, édition spéciale d’août 2021 parlant de la maladie de Parkinson
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 1, édition spéciale d’août 2021 parlant de la maladie de Parkinson
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 1, édition spéciale d’août 2021 parlant de la maladie de Parkinson
- “100 wichtige Medikamente” – Infomed (2020)
- Larousse Médical, édition de 2009
- Livre en allemand : Taschenatlas Pharmakologie (Atlas de poche de pharmacologie), Lutz Hein – Jens W.Fischer, 8ème édition (8. Auflage), Thieme, 2020 – Remarque : une édition de ce livre existe aussi en français mais souvent il y a un retard dans les différentes mises à jour (éditions).
- “100 wichtige Medikamente” – Infomed (2020)
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 6, édition d’octobre 2021 parlant notamment de la vitamine B12, citant une étude publiée en 2019 sur le lien entre la maladie de Parkinson et la vitamine B12 sous la direction de la Mayo Clinic
- Newsletter de la Mayo Clinic, Mayo Clinic Health Letter, page 1, édition spéciale d’août 2021 parlant de la maladie de Parkinson

