 Les statines sont largement utilisées à travers le monde pour faire baisser le taux de mauvais cholestérol (LDL) et dans une moindre mesure de triglycérides, notamment lorsque le risque de maladies cardiovasculaires est élevé. Dans ce cas on parle de prévention secondaire, c’est-à-dire après que la personne ait souffert d’un accident cardiovasculaire comme une crise cardiaque ou un AVC. Souvent prescrits à vie en tout cas en prévention secondaire, les statines font l’objet d’un certain nombre de questionnements quant à leur usage, leurs effets secondaires, ainsi que le degré d’efficacité des différentes molécules qui les composent.
Les statines sont largement utilisées à travers le monde pour faire baisser le taux de mauvais cholestérol (LDL) et dans une moindre mesure de triglycérides, notamment lorsque le risque de maladies cardiovasculaires est élevé. Dans ce cas on parle de prévention secondaire, c’est-à-dire après que la personne ait souffert d’un accident cardiovasculaire comme une crise cardiaque ou un AVC. Souvent prescrits à vie en tout cas en prévention secondaire, les statines font l’objet d’un certain nombre de questionnements quant à leur usage, leurs effets secondaires, ainsi que le degré d’efficacité des différentes molécules qui les composent.
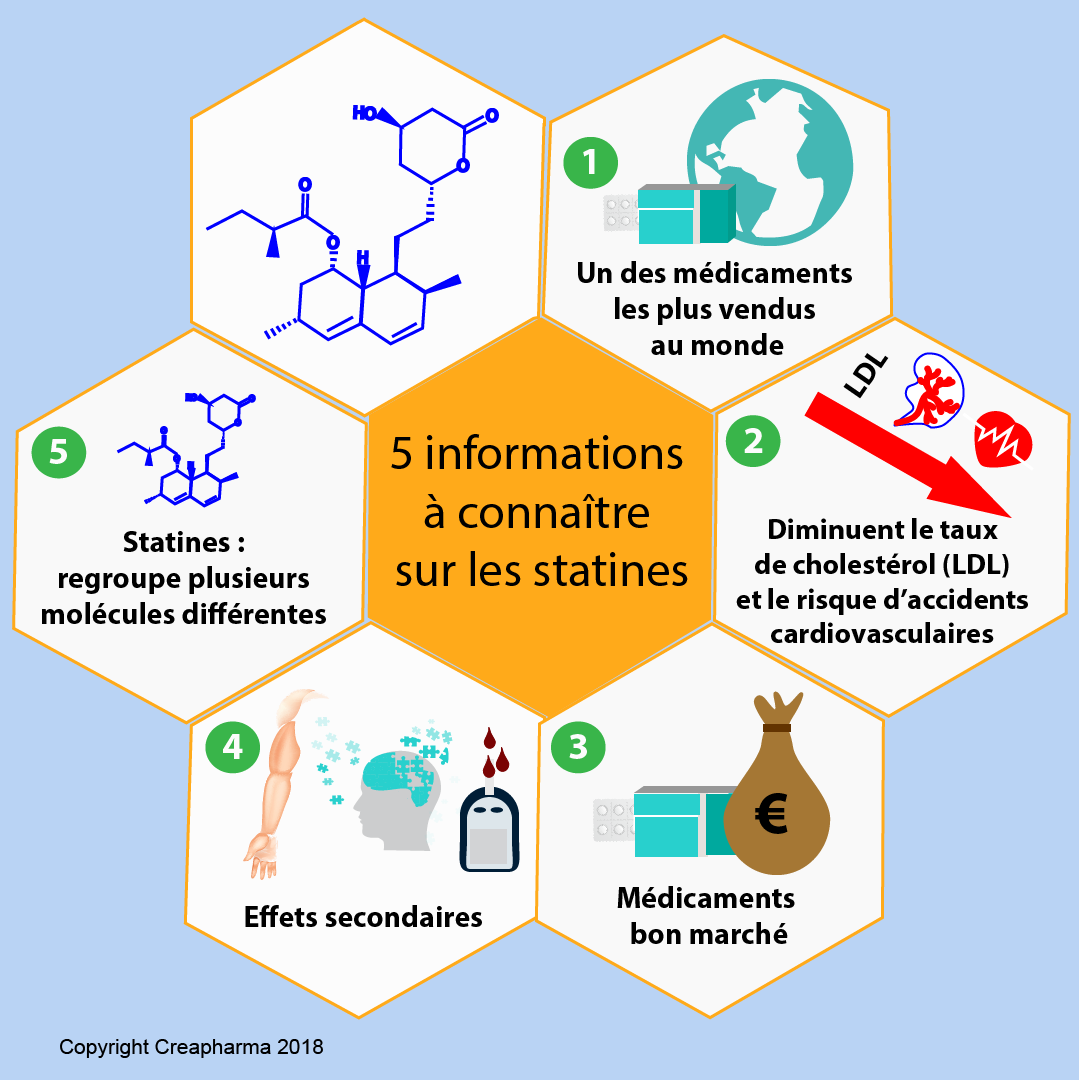
1. Parmi les médicaments les plus vendus au monde
Les statines font partie des médicaments les plus prescrits et les plus vendus au monde. Le nombre de patients qui suivent ce traitement était estimé en 2013 à plus de 5 millions en France et au Royaume-Uni et à plus de 36 millions aux États-Unis. Pendant plus de 10 ans le Lipitor® (nom de marque aux Etats-Unis, en France Tahor® et en Suisse Sortis®), à base d’atorvastatine, était le médicament qui avait le plus grand chiffre d’affaires annuel de toute l’industrie pharmaceutique, soit plus de 12 milliards de dollars par an. Le Lipitor® est considéré comme le médicament le plus rentable de tous les temps, il aura généré depuis son acquisition par Pfizer à la société Warner-Lambert en l’an 2000 un chiffre d’affaires vertigineux de 131 milliards de dollars.
2. Les statines diminuent le taux de cholestérol (LDL)
Les statines contribuent de manière efficace à réduire le taux de mauvais cholestérol (LDL) dans le sang. De nombreuses études ont déjà démontré leur rôle préventif contre les maladies cardiovasculaires comme l’infarctus du myocarde et l’AVC en prévention secondaire. La prise de ces médicaments permet de baisser le niveau de LDL dans le sang ainsi que le taux de triglycérides. La formation d’athérome, un dépôt qui vient se tapisser sur la paroi interne de l’artère et le boucher, est ainsi limitée. Il existe des polémiques autour de l’usage des statines, mais un consensus mondial reconnaît qu’elles sont efficaces pour diminuer le risque cardiovasculaire chez des patients à risque. On estime que les statines permettent de réduire de 30% le risque d’accident cardiaque1 en prévention secondaire. En prévention primaire, si le patient n’a jamais eu d’accident cardiovasculaire par le passé, les chiffres sont plus controversés mais à coup sûr inférieurs à 30%.
En savoir davantage à ce sujet sur notre dossier complet sur les statines
3. Les statines sont des médicaments bon marché
Les statines sont déjà tombées dans le domaine public. S’il existe certaines marques qui sont encore sous protection par brevet, de nombreux médicaments dans la famille des statines, tel le Lipitor® à base d’atorvastatine, sont disponibles en tant que génériques et coûtent donc en général beaucoup moins cher par exemple que d’autres médicaments récents pour diminuer le mauvais cholestérol (LDL).
4. Les statines peuvent mener à des effets secondaires typiques
De nombreux effets secondaires sont attribués aux statines, notamment des troubles musculaires comme des douleurs, des crampes, des myalgies, ou plus rarement une rhabdomyolyse. Ces effets secondaires sont influencés par certains facteurs comme le genre, l’âge et l’état de santé des patients. Ils apparaissent généralement quelques semaines après la prise des médicaments.
– Selon une étude publiée en juillet 2017 dans le journal spécialisé Annals of Internal Medicine, environ 20% des personnes prenant une statine ont rapporté souffrir d’un effet secondaire, la plupart du temps des troubles musculaires. En Suisse, les spécialistes parlent de 10% à 20%, ce qui est déjà très élevé.
– Selon un article de l’université de Berkeley aux Etats-Unis datant d’octobre 2018 qui se réfère à la littérature scientifique, la prévalence d’effets secondaires au niveau musculaire est estimée entre 7 et 29% selon différentes études. Cette grande variation provient du fait que décrire des douleurs ou symptômes musculaires est souvent assez subjectif.
Car il faut savoir que ces chiffres se basent sur de vastes études de population et non sur des essais cliniques contrôlés. Si l’on examine les données probantes issues d’essais cliniques contrôlés, où les patients reçoivent au hasard une statine ou un placebo et sont étudiés avec soin, le risque de symptômes musculaires comme effet secondaire semble être beaucoup plus faible : 5 % ou moins, toujours selon l’article de l’université de Berkeley.
Sachez que si une statine mène à des effets secondaires de type musculaire, le médecin peut vous prescrire une autre statine avant de changer de classe de médicaments (ex. ézétimibe).
Les statines pourraient aussi augmenter légèrement le risque d’AVC hémorragique et entraîner des troubles cognitifs. Les résultats d’une étude finlandaise a également montré que les statines augmentaient la résistance à l’insuline et la sécrétion d’insuline. Les patients qui suivent ce traitement seraient ainsi plus exposés au risque de diabète de type 2. Lire aussi notre dossier complet sur les effets secondaires des statines
5. Pourquoi parler de statines au pluriel ?
Plusieurs molécules différentes sont regroupées dans la classe des statines, à savoir l’atorvastatine, la simvastatine, la pravastatine, la fluvastatine, la rosuvastatine et la lovastatine (la première à être commercialisée, mais en Suisse elle n’est plus disponible sur le marché). Les effets de ces statines sont assez identiques sur la baisse du taux de cholestérol (LDL ou mauvais cholestérol) et la réduction de risque d’accidents cardiovasculaires. Il appartient aux médecins d’établir la prescription adaptée à chaque patient selon son niveau d’hypercholestérolémie, son hygiène de vie et son profil.
Article mis à jour le 31 janvier 2024. Par la rédaction de Creapharma.ch (supervision scientifique par Xavier Gruffat, pharmacien).
Crédit photo : Adobe Stock. Crédit infographie : Pharmanetis Sàrl (Creapharma.ch). Références et sources : Berkeley (University of California). Voir d’autres sources sur notre dossier complet sur les statines

