Diabète de type 2
Résumé sur le diabète de type 2
Le diabète de type 2, parfois appelé à tort diabète non insulino-dépendant, est une maladie métabolique caractérisée, entre autres, par un taux élevé de sucre dans le sang (hyperglycémie). Si cette affection est mal soignée, elle peut engendrer de sérieuses complications. Le diabète de type 2 apparaît souvent à l’âge adulte, c’est pourquoi on utilise parfois aussi le terme de diabète adulte.
Le diabète de type 2 est la forme de diabète de loin la plus fréquente, une autre forme qui se manifeste souvent pendant l’enfance est le diabète de type 1 ou diabète juvénile. Le diabète de type 2 est en constante augmentation dans le monde, notamment à cause de mauvaises habitudes alimentaires et de la sédentarité croissante.
Le diabète de type 2 se manifeste par une résistance des cellules à l’action de l’insuline ou à cause d’une production insuffisante d’insuline. L’insuline est une hormone essentielle dans la régulation de la glycémie, elle permet entre autres de faire “rentrer” le sucre depuis la circulation sanguine vers les cellules de l’organisme. La conséquence est donc une hyperglycémie. Le sucre (glucose) est la principale source énergétique des cellules de l’organisme.
Les principales causes de cette forme de diabète sont l’obésité, une mauvaise alimentation comme la consommation de viande rouge, le stress ou encore le tabac.
Les symptômes du diabète de type 2 sont une soif intense, de la faim, de la fatigue, une miction intense ou encore des sueurs.
Le diagnostic est effectué par des tests sanguins qui permettent de mesurer le niveau de glucose dans le sang (glycémie) et également le pourcentage de l’hémoglobine glyquée.
Si le diabète n’est pas correctement soigné, il peut provoquer surtout à long terme diverses complications telles que la perte de la vision et des maladies cardio-vasculaires. Des troubles neurologiques (en particulier au niveau des pieds) peuvent apparaître.
Le premier traitement à effectuer en cas de diagnostic de diabète de type 2 est d’essayer de modifier son style de vie comme changer son alimentation et faire plus d’exercices. Si ces mesures n’ont que peu d’effets ou qu’il est difficile de les suivre, le médecin pourra prescrire des médicaments appelés hypoglycémiants oraux. Dans des cas avancés, il est possible également d’utiliser de l’insuline.
Il existe plusieurs bons conseils pour maintenir un taux de glucose stable, l’alimentation est probablement le conseil le plus précieux, il faudra donc adopter un régime spécifique en cas de diabète (en général à faible teneur glycémique). Contrôler son poids, surveiller ses pieds (pour éviter toute infection), limiter le stress ou arrêter de fumer sont d’autres conseils pratiques.

 3 conseils validés par un médecin pour prévenir le diabète de type 2 3 conseils validés par un médecin pour prévenir le diabète de type 21. Arrêtez de fumer 2. Perdez du poids 3. Arrêtez de boire des sodas |
Définition
 Le diabète de type 2 est une maladie métabolique qui se caractérise par une difficulté du corps humain à utiliser l’insuline, les personnes atteintes de diabète de type 2 ont donc une faible sensibilité à l’insuline (hormone permettant l’entrée du sucre dans les cellules). Il peut aussi s’agir parfois de l’absence ou de la diminution dans la production d’insuline par le pancréas.
Le diabète de type 2 est une maladie métabolique qui se caractérise par une difficulté du corps humain à utiliser l’insuline, les personnes atteintes de diabète de type 2 ont donc une faible sensibilité à l’insuline (hormone permettant l’entrée du sucre dans les cellules). Il peut aussi s’agir parfois de l’absence ou de la diminution dans la production d’insuline par le pancréas.
Ces deux facteurs peuvent donc provoquer une hyperglycémie, le sucre reste dans le sang et entre moins facilement dans les cellules.
Le sucre est un nutriment essentiel, il s’agit de la première source d’énergie pour l’organisme. Pour simplifier, l’insuline joue le rôle de clé et permet “d’ouvrir la porte” au sucre, qui se trouve dans le courant sanguin, pour le faire rentrer dans les cellules.
Le diabète de type 2 est en constante augmentation, la plupart du temps à cause de l’épidémie d’obésité provoquée par une mauvaise alimentation et une sédentarité accrue dans la population.
Les conséquences d’une absence de traitement du diabète de type II (les effets négatifs apparaissent en général 10 à 15 ans après) sont surtout une macroangiopathie avec atteinte des coronaires et possibilité d’insuffisance cardiaque. De plus des problèmes au niveau des nerfs peuvent apparaître, avec perte de sensibilité et douleurs profondes, c’est particulièrement le cas dans les extrémités (pieds par exemple).
Il n’existe pas de traitements soignant la cause du diabète, mais il est possible le contrôler ou de le prévenir par les thérapies mentionnées ci-dessus.
Epidémiologie
L’incidence de la maladie a considérablement augmenté ces dernières années, tant dans les pays industrialisés (Etats-Unis) que dans les pays émergents (Chine) ou en voie de développement.
Il faut savoir que le diabète de type 2 représente plus de 90% des cas de diabète, le diabète de type 1 reste beaucoup moins fréquent.
Diabète en général :
– Dans le monde, il y avait environ 463 millions d’adultes souffrant de diabète en 2019, soit 9,3% de la population mondiale adulte, selon l’Atlas du Diabète de l’Internal Diabetes Federation (plus d’infos : lien valable le 16 novembre 2019) basée à Bruxelles en Belgique. Comparé à 2017, il y avait 38 millions en plus d’adultes qui souffraient de diabète qu’en 2019. Ce rapport a été publié le 14 novembre 2019, à l’occasion de la journée mondiale du diabète. Ce rapport de 2019 indique que plus de la moitié (50,1%) ou 231 millions d’adultes sont non diagnostiqués, autrement dit, ils ne savent pas qu’ils sont atteints de la maladie. Le diabète de type 2 représente environ 90% de toutes les personnes atteintes de diabète.
– Dans le monde, on estime que 5% de la population âgée de 20 à 79 ans souffre de diabète de type 2. On estime que plus de 360 millions de personnes sont touchées par le diabète de type 2.
– Aux Etats-Unis, en 2018 environ 30 millions d’Américains souffraient de diabète de type 2, selon un article du Wall Street Journal publié en mars 2018. Cela représente presque 10% de la population américaine. Toujours aux Etats-Unis, selon un article du magazine Prevention paru en avril 2018, environ 1 tiers des Américains souffrent de pré-diabète.
– Aux Etats-Unis, une étude parue en août 2014 et publiée dans la revue médicale The Lancet a montré qu’environ 40% de la population adulte, soit deux Américains sur cinq, va développer un diabète de type 2. Certaines communautés comme les Hispaniques (hommes et femmes) ou les femmes noires ont un risque de développer cette forme de diabète dépassant les 50%.
Causes
Le diabète de type 2 peut-être causé par des facteurs génétiques (héréditaires) mais est la plupart du temps provoqué, ou en tout cas fortement influencé, par une mauvaise hygiène de vie. Ce sont par exemple :

– L’obésité ou le surpoids, c’est la première cause de diabète de type 2 (dans 80% des cas). En Suisse, une enquête de l’Office de la statistique a montré un lien fort entre obésité et diabète. En 2012 les cas de diabète étaient huit fois plus nombreux chez les personnes obèses que chez celles avec un poids normal.
 – Une mauvaise alimentation (nourriture trop grasse ou trop sucrée, trop de sodas, trop de viande rouge, viande transformée, volailles).
– Une mauvaise alimentation (nourriture trop grasse ou trop sucrée, trop de sodas, trop de viande rouge, viande transformée, volailles).
> Une vaste étude américaine parue en août 2011 indique que la consommation de viande rouge, en particulier la viande rouge transformée, accroît de façon très nette le risque de diabète de type 2. Les auteurs de cette recherche ont constaté que le fait de consommer 100 grammes de viande rouge quotidiennement augmentait de 19% le risque de devenir diabétique. Ce risque grimpe à 51% si l’on mange seulement 50 grammes de viande rouge transformée, à savoir un hot dog, une saucisse ou deux tranches de bacon. Une autre étude parue en mars 2012 est venue confirmer l’influence néfaste de la viande rouge en particulier sur le diabète.
> Une étude réalisée en 2017 par la Duke-NUS Medical School à Singapour a montré que consommer de la viande et de la volaille augmentait le risque de diabète. Le fer, dans sa forme d’hème, qu’on retrouve en quantité importante dans la viande et la volaille expliquerait en partie cette augmentation du risque de souffrir de diabète. Cette étude a été publiée le 22 août 2017 dans le journal American Journal of Epidemiology. Lire davantage sur cette étude
Lire aussi : 10 raisons pour ne plus boire de soda
– Un manque d’exercice (sédentarité).

– Le stress au travail, principalement chez les femmes. Le stress au travail semble favoriser le diabète à travers deux phénomènes: perturbations du système neuroendocrinien et immunitaire débouchant sur la production accrue des hormones telles que le cortisol et l’adrénaline, et changements de comportements alimentaires et de dépenses d’énergie, peut-être en guise de compensation.
– Le tabac (selon une étude suisse de 2007, augmentation pour les gros fumeurs de 44% d’avoir un diabète de type 2).
– La prise de médicaments comme les statines ou certains antihypertenseurs.
Les statines. Une grande étude finlandaise publiée en mars 2015 dans la revue spécialisée européenne Diabetologia a montré que le risque de diabète de type 2, en tout cas chez des hommes blancs (l’étude a porté sur plus de 8’700 hommes blancs finlandais âgés de 45 à 73 ans), était environ deux fois plus élevé chez des personnes sous statines que ceux n’en prenant pas et 46% plus élevé après avoir pris en compte des facteurs de correction comme l’obésité, pour ne pas fausser les résultats. Selon les chercheurs, les statines augmentent la résistance à l’insuline de l’ordre de 24% et diminuent la sécrétion d’insuline de 12%. Plus d’informations sur les statines
Ces facteurs sont souvent liés entre eux, une mauvaise alimentation et un manque d’exercices favorisent une tendance naturelle à grossir et donc à développer un diabète de type 2, un cercle vicieux s’installe. Cette mauvaise hygiène de vie peut également engendrer des maladies comme l’hypertension ou un excès de cholestérol.
Par ailleurs les médecins parlent de syndrome métabolique lorsque ces quatre maladies sont présentes ensemble soit, pour résumer : le diabète, le surpoids, l’hypertension et l’excès de cholestérol.
Le syndrome métabolique est évidemment dangereux pour la santé avec par exemple un risque accru d’accident vasculaire cérébral (AVC), cécité, infarctus du myocarde, artériosclérose, etc. Votre médecin vous conseillera sur la thérapie à suivre.
La schizophrénie pourrait directement augmenter le risque de diabète, selon une étude publiée en janvier 2017 dans la revue spécialisée JAMA Psychiatry. Le risque de souffrir de diabète chez les personnes souffrant de schizophrénie serait 3 fois plus élevé que parmi la population générale. Ces résultats proviennent d’une étude réalisée par des chercheurs du King’s College à Londres. Les personnes atteintes de schizophrénie ont une espérance de vie inférieure, jusqu’à 30 ans, que le reste de la population notamment car cette maladie psychiatrique augmente le risque de souffrir d’infarctus du diabète et d’AVC avec le diabète comme facteur de risque important.
Personnes à risque
Les causes exactes du diabète de type 2 ne sont pas encore complètement connues. Cependant, certains facteurs de risque et des groupes plus à risque peuvent être définis:
– Les personnes obèses: les cellules graisseuses (adipocytes) sont davantage résistantes à l’insuline. La graisse abdominale augmente en particulier les risques de souffrir de diabète de type 2.
– Les personnes sédentaires: l’absence d’exercice peut favoriser le diabète de type 2.
– Les personnes avec des antécédents familiaux de diabète de type 2. Les gènes ont un rôle important dans le développement de cette maladie métabolique.
– Certains groupes ethniques comme les Hispaniques, les Noirs, les Indiens ou les Asiatiques ont un risque plus élevé de souffrir de ce diabète.
– L’âge, le risque est plus élevé après l’âge de 45 ans.
– Les personnes atteintes de pré-diabète : il s’agit de personnes ayant un taux de glycémie plus élevé que la moyenne mais qui n’est pas (encore) un signe du diabète.
– Les femmes enceintes: lire notre dossier sur le diabète gestationnel.
Diabète de type 2 et psoriasis
Les personnes atteintes de psoriasis courent un risque plus élevé de développer un diabète de type 2 que celles sans psoriasis, et le risque augmente considérablement en fonction de la gravité de la maladie. Les scientifiques ont notamment découvert que les personnes atteintes de psoriasis qui couvrent 10% de leur corps ou plus ont 64% plus de risque de développer un diabète que celles sans psoriasis, indépendamment des facteurs de risque traditionnels tels que le poids corporel. Cette étude est la première qui montre un lien entre la sévérité du psoriasis et l’augmentation du risque de diabète chez les personnes souffrant de cette maladie dermatologique. Selon un communiqué de l’étude publié le 14 novembre 2017, le type d’inflammation observé dans le psoriasis est connu pour favoriser la résistance à l’insuline (à l’origine du diabète). Ces résultats proviennent d’une étude réalisée par l’Université de Pennsylvanie (University of Pennsylvania) et publiée en novembre 2017 dans le journal scientifique Journal of the American Academy of Dermatology (DOI : 10.1016/j.jaad.2017.10.050).
Cancer du pancréas et diabète
 L’apparition d’un diabète de façon inattendue, par exemple chez une personne avec un poids normal, peut être un signe précurseur de cancer du pancréas, selon une équipe de chercheurs de la Mayo Clinic. Le cancer du pancréas est l’un des cancers les plus mortels avec un taux de survie à 5 ans aux Etats-Unis de moins de 10% en 2018. Plus ce cancer est détecté tôt et plus les chances de traitement sont élevées. En effet, la maladie passe souvent inaperçue jusqu’à l’apparition d’une forme avancée de cancer avec par exemple la formation de métastases. Mais comme les chercheurs de la Mayo Clinic l’ont découvert et ont communiqué à ce sujet en novembre 2018, pour un petit nombre de cas de cancer du pancréas, un indice peut aider les médecins à trouver la tumeur tôt, pendant qu’elle est encore guérissable. Cet indice est un diagnostic inattendu de diabète. Les médecins généralistes ou de famille devraient davantage penser à un éventuel cancer du pancréas lors de diagnostic de diabète, notamment chez des personnes âgées, avec un poids normal ou qui fument. Dans ces cas rares, le diabète est directement causé par le cancer du pancréas. On sait que l’insuline est produite au niveau du pancréas.
L’apparition d’un diabète de façon inattendue, par exemple chez une personne avec un poids normal, peut être un signe précurseur de cancer du pancréas, selon une équipe de chercheurs de la Mayo Clinic. Le cancer du pancréas est l’un des cancers les plus mortels avec un taux de survie à 5 ans aux Etats-Unis de moins de 10% en 2018. Plus ce cancer est détecté tôt et plus les chances de traitement sont élevées. En effet, la maladie passe souvent inaperçue jusqu’à l’apparition d’une forme avancée de cancer avec par exemple la formation de métastases. Mais comme les chercheurs de la Mayo Clinic l’ont découvert et ont communiqué à ce sujet en novembre 2018, pour un petit nombre de cas de cancer du pancréas, un indice peut aider les médecins à trouver la tumeur tôt, pendant qu’elle est encore guérissable. Cet indice est un diagnostic inattendu de diabète. Les médecins généralistes ou de famille devraient davantage penser à un éventuel cancer du pancréas lors de diagnostic de diabète, notamment chez des personnes âgées, avec un poids normal ou qui fument. Dans ces cas rares, le diabète est directement causé par le cancer du pancréas. On sait que l’insuline est produite au niveau du pancréas.
Symptômes
Les symptômes du diabète de type 2 sont malheureusement rarement détectables sans effectuer une analyse sanguine (mesure de la glycémie) d’où l’importance de faire régulièrement un check-up chez votre médecin, c’est surtout recommandé chez des personnes en surpoids, car le risque de développer un diabète de type 2 est plus élevé chez ces individus.
Notons que dans certains cas des signes ou des symptômes de diabète de type 2 peuvent être visibles, ce sont :
– Une soif importante: une concentration élevée dans le sang provoque une sortie du liquide des cellules vers le sang, par effet d’osmose. Il s’en suit une soif.
– Une envie fréquente d’uriner, pour la même raison qu’en cas de soif importante, le liquide sort des cellules par effet d’osmose, va dans la circulation sanguine et est ensuite en partie éliminé au niveau rénal, la personne va donc uriner de façon fréquente.
– De la faim: les cellules recevant moins ou plus de glucose (qui reste dans le sang), elles vont envoyer au cerveau un message comme quoi l’organisme a faim.
– Une perte de poids, comme l’organisme n’utilise plus ou moins de glucose, les réserves du corps, en particulier les cellules graisseuses sont mises à contribution, il s’en suit une perte de poids.
– De la fatigue : tout comme la faim ou la perte de poids, les cellules se trouvant sans glucose provoquent pour l’organisme une sensation générale de fatigue.
– Une diminution de la vue (stade avancé du diabète).
– Une vision floue et un risque de développer d’autres troubles oculaires: glaucome, cataracte.
– Des problèmes de cicatrisation.
– Des problèmes au niveau de la peau (peau sèche) et des muqueuses (gingivite). La peau devient plus sèche à cause d’une mauvaise circulation sanguine, les gencives peuvent aussi être touchées avec un risque de gingivite.
– Une augmentation du nombre d’infections, le diabète fragilise le corps, il devient plus sensible aux agents infectieux.
– Une apparition de zones sombres sur la peau, on parle d’acanthosis nigricans.
– Chez l’homme des troubles érectiles : une mauvaise circulation sanguine expliquerait ce problème.
– Chez la femme des mycoses vaginales : le diabète augmente le risque.
– Une perte de sensibilité, notamment au niveau des pieds, lire aussi sous: complications diabète de type 2.
Tous ces signes du diabète doivent vous faire consulter rapidement un médecin, car les conséquences d’une absence de traitement après 10-15 ans peuvent être très graves comme une macroangiopathie (atteinte des veines ou artères) avec des complications au niveau cardiaque comme de l’insuffisance cardiaque, mais également des gangrènes ou des problèmes oculaires.
Diagnostic
Le diagnostic du diabète de type 2 repose principalement sur la mesure du taux de sucre dans le sang ainsi que de l’hémoglobine glyquée.
– Test de glycémie à jeun (ou après le repas) : des échantillons de sang sont prélevés et le niveau global de sucre est mesuré en mg/dl ou mmol/L. Des niveaux supérieurs de glycémie, à jeun, à 126 mg/dL indiquent un diabète et donc une hyperglycémie. Entre 100 et 125 mg/dL on parle de pré-diabète et en-dessous de 100 mg/dL le taux de glucose sanguin est considéré comme normal.
– Test de l’hémoglobine glyquée (fraction HbA1c) : ce test mesure le pourcentage de glucose lié à l’hémoglobine. Plus le niveau de sucre dans le sang est élevé et plus le pourcentage d’hémoglobine glyquée sera élevé. Des niveaux supérieurs à 6,5% d’hémoglobine glyquée, sur une moyenne de deux examens différents, indiquent que le patient souffre de diabète. Un résultat entre 5,4 et 6,5% montre un état de pré-diabète.
Cependant, une société savante américaine a recommandé le 8 mars 2018 de relâcher l’objectif de la valeur de l’hémoglobine glyquée (AC1) à des valeurs comprises entre 7% et 8% chez des patients souffrant de diabète de type 2. L’institution American College of Physicians a pris cette décision début mars 2018 en se basant sur des études, ce qui n’a pas fait l’unanimité parmi d’autres associations médicales comme l’American Diabetes Association. Cette dernière estime que la valeur de l’hémoglobine glyquée (AC1) comme valeur cible devrait être de 7% ou moins.
Après l’âge de 45 ans (avant pour des personnes à risque comme les personnes obèses), les patients doivent régulièrement surveiller leur glycémie et faire un check-up annuel.
Complications
Le diabète de type 2 est une maladie qui peut présenter de graves complications pour la santé, en particulier chez les personnes qui ne sont pas correctement traitées ou qui ignorent qu’elles souffrent de cette maladie métabolique. La proportion de diabétiques qui ne savent pas qu’ils sont touchés par le diabète de type 2 s’élève à un tiers aux Etats-Unis.
En effet, lorsque le diabète n’est pas correctement soigné (hyperglycémie), on peut observer les complications suivantes (lire aussi symptômes diabète de type 2, car le lien entre symptôme et complications n’est pas toujours très clair):
– Système cardio-vasculaire: les vaisseaux et micro-vaisseaux sont atteints. Des complications peuvent être : insuffisance cardiaque, infarctus, athérosclérose, AVC, hypertension.
Selon l’American Heart Association (“Association américaine du coeur”), le risque de souffrir d’AVC est 2 fois plus élevé et celui de troubles cardiaques 4 fois plus haut chez des diabétiques que chez des personnes ne souffrant pas de cette maladie.
– Neuropathie : une affection du système nerveux, en particulier des nerfs. En cas de diabète, il s’agit en général des nerfs des régions périphériques qui sont touchées. Des douleurs et fourmillements sont observés. D’autres nerfs peuvent aussi être atteints au niveau digestif, ce qui peut provoquer des nausées, vomissements, diarrhée ou encore de la constipation.
– “Pied diabétique” : dans ce cas le sang n’arrive pas en quantité suffisante au niveau du pied, il s’en suit un risque plus élevé de développer une infection, ce qui peut aboutir à une nécrose, dans certains cas le médecin devra pratiquer une amputation (du pied ou d’une partie du pied).
– Troubles rénaux : de nombreuses personnes diabétiques peuvent développer des troubles rénaux. Dans certains cas une insuffisance rénale chronique peut se manifester, il s’agit d’un grave trouble pouvant mener à des dialyses.
– Troubles oculaires comme la rétinopathie, il s’agit d’une grave affection de la rétine, pouvant mener à la cécité.
– Augmentation du risque d’infection: surtout au niveau de la bouche (dents et gencives, risque de gingivite) et de la peau. Le patient avec le diabète de type 2 sera plus fragile donc moins résistant face aux infections.
– Ostéoporose: le diabète de type 2 peut perturber la densité osseuse. En particulier chez les femmes, le diabète est un facteur de risque pour l’ostéoporose.
– Alzheimer : même si on ne connaît pas encore l’origine, le diabète augmente le risque de développer la maladie d’Alzheimer.

Syndrome métabolique
Les médecins observent souvent un syndrome métabolique avec le diabète (cette maladie en faisant partie).
Ce syndrome comprend justement le diabète (souvent de type 2) mais aussi l’obésité, l’hypertension et un taux élevé de cholestérol.
Ce syndrome est dangereux pour la santé du patient et augmente le risque de souffrir d’AVC, de cécité, d’infarctus du myocarde ou d’athérosclérose. Le médecin pourra vous donner davantage d’informations sur cette maladie métabolique et vous prescrire un traitement adapté.
Traitements
A. La première mesure à effectuer lors d’un diabète de type 2 est de modifier son style de vie, c’est-à-dire en faisant un régime adapté et en faisant davantage d’exercices (sport, marche). Cette dernière mesure semble être, selon une étude américaine, plus efficace qu’un traitement médicamenteux surtout chez les personnes en surpoids.
B. La deuxième mesure, en cas d’échec de la première, est d’adopter avec votre médecin traitant un traitement médicamenteux avec des remèdes appelés hypoglycémiants oraux (voir différentes classes ci-dessous), voire avec de l’insuline en cas de résistance ou de diabète de type 2 sévère.
Hypoglycémiants en prise orale (ex. comprimé) et en injection (ex. piqûre) :
Médicaments utilisés habituellement contre le diabète de type 2 (médicaments en vente sous forme de comprimés) :
1. Les sulfonylurées comme par exemple : gliclazide (Diamicron® MR et génériques), glibenclamide (ex. Daonil®), glimépiride (Amaryl® et génériques). Cette classe de médicaments peut être utile chez les personnes âgées et non obèses.
1B. Les glinides (en anglais : meglitinides) sont des antidiabétiques oraux qui agissent de façon semblable aux sulfamides hypoglycémiants, dans cette famille on trouve : le répaglinide (NovoNorm®) ou le natéglinide (Starlix®/Starlix mite).
2. Les biguanides (par ex. metformine), traitement indiqué notamment chez des patients obèses.
La metformine (en anglais metformin) est très utilisée pour traiter le diabète de type 2. Son efficacité est prouvée et est bien supportée. La metformine inhibe la gluconéogénèse au niveau du foie, c’est-à-dire la formation du glucagon.
Une étude américaine réalisée par le National Diabetes Prevention Program a découvert que les personnes qui prenaient de la metformine voyaient leur risque de souffrir de diabète diminuer de 31%, comme le relève le magazine Prevention en avril 2018.
Une étude britannique de 2008 qui a duré une dizaine d’années a montré qu’un traitement initial de metformine était associé à une réduction de 33% du risque d’infarctus du myocarde et une réduction de 27% de la mort de toute cause, comparé à une restriction alimentaire seule1.
Malgré des effets secondaires parfois problématiques comme la diarrhée, la metformine qui ne mène pas à une prise de poids et surtout pas à de l’hypoglycémie présente de nombreux avantages contre cette forme fréquente de diabète.
3. Les glitazones ou les thiazolidinediones comme la pioglitazone (Actos® et génériques) ou la rosiglitazone (aux Etats-Unis Avandia®).
4. Les inhibiteurs de l’alpha-glucosidase comme l’acarbose (aux Etats-Unis Precose® et génériques, en France Glucor® et génériques) ou le miglitol (aux Etats-Unis Glyset® et génériques).
5. Les analogues du récepteur du GLP-1 (et du récepteur GIP). Parmi les analogues du récepteur GLP-1 on compte notamment : exenatide (Byetta®, Bydureon® BCise), liraglutide (Victoza®), dulaglutide (Trulicity® stylo pré-rempli), sémaglutide (Ozempic®, RYBELSUS® – plus d’informations ci-dessous) ou lixisenatide (Lyxumia®). En anglais ces médicaments sont appelés : GLP-1 receptor agonist. Ces médicaments arrivés sur le marché dans les années 2010 permettent parfois de favoriser une perte de poids, parlez-en avec votre médecin.
Parmi les analogues du recepteur GLP-1 et du récepteur GIP, on compte le tirzépatide (en anglais : tirzepatid), qu’on retrouve dans Mounjaro®. Le tirzépatide favorise la sécrétion d’insuline, réduit les taux de glucagon et de glucose, retarde la vidange gastrique et réduit le poids corporel.
6. Les inhibiteurs du DPP-4. Il s’agit d’une classe de médicaments apparue dans les années 2010. On compte par exemple l’alogliptine (Vipidia®), disponible en Suisse depuis 2014. D’autres molécules de cette classe de médicaments sont : linagliptine (Trajenta®), saxagliptine (Onglyza®) ou sitagliptine (Januvia®).
7. Les inhibiteurs de SGLT2 (inhibiteurs du cotransporteur sodium-glucose de type 2, en anglais : sodium-glucose co-transporter 2) ou gliflozines. Dans cette classe on compte les molécules suivantes : dapagliflozine (Forxiga®, nom aux Etats-Unis : Farxiga®), canagliflozine (Invokana®), l’empagliflozine (Jardiance®) ou l’ertugliflozine (Steglatro®). Cette classe de médicament mène à une diminution de l’absorption du glucose et une augmentation de son excrétion urinaire.
Selon la revue indépendante française de référence et connue pour son indépendance Prescrire, la balance bénéfices-risques des gliflozines est défavorable2. Autrement dit, Prescrire déconseille la prescription des gliflozines de la part des médecins contre le diabète de type 2. Certains inhibiteurs de SGLT2 sont aussi indiqués contre l’insuffisance cardiaque.
8. L’insuline est parfois utilisée lors de diabète de type, notamment lors de formes sévères.
9. Il existe d’autres médicaments indiqués contre le diabète de type 23(en général à ne pas prendre seul mais en association avec une ou plusieurs autres molécules), notamment aux Etats-Unis par la FDA, comme :
– bromocriptine (Cycloset® aux Etats-Unis, en Suisse Parlodel®), un dérivé de l’ergot qui agit comme agoniste de la dopamine
– colesevelam (Welchol® aux Etats-Unis et génériques), il s’agit d’un séquestrant d’acide biliaire
– pramlintide (Symlin®aux Etats-Unis). Il s’agit d’un médicament injectable, analogue à l’amyline
Objectif thérapie médicamenteuse :
Le but final du traitement du diabète de type 2 est d’arriver à taux de glycémie à jeun de moins de 6,1 mmol/L (notons que les recommandations sur le taux de glycémie peuvent varier d’un pays à l’autre et d’une année à l’autre, taux de glycémie à titre indicatif seulement, seul votre médecin définira votre taux de glycémie cible).
Chirurgie bariatrique
La chirurgie bariatrique (ou chirurgie de l’obésité) peut être une option intéressante pour les patients obèses avec un indice de masse corporelle (IMC) supérieur à 35. Cette opération ne doit pas être pratiquée chez des patients à risque.
Le médecin peut aussi prescrire des médicaments pour contrôler l’hypertension artérielle et le cholestérol, même si ces deux paramètres ne sont pas encore trop élevés (le but est un effet préventif).
Phytothérapie (plantes médicinales)
A notre avis, il n’existe pas véritablement de plantes efficaces pour soigner le diabète de type 2. Avec votre médecin privilégiez donc plutôt les thérapies classiques.

Toutefois, selon un internaute de Creapharma.ch, faire des tisanes à base de maté, permettrait de stabiliser la glycémie dans le diabète de type II (information non confirmée scientifiquement mais qui nous paraît tout à fait plausible), en complément bien entendu des traitements classiques.
D’autres plantes parfois proposées en complément du traitement classique pour stabiliser ou abaisser la glycémie peuvent être le ginseng, fenouil le thé vert (grâce à un effet hypoglycémiant) ou le chia.
– Certaines plantes semblent toutefois avoir un effet intéressant pour prévenir le diabète de type 2 comme le café. Plusieurs études ont montré un lien entre la consommation de café et le diabète de type 2. Plus une personne consomme de café et plus son risque de diabète de type 2 diminue. Boire 3 tasses de café par jour était associé à une diminution du risque de souffrir de diabète de type 2, selon une grande étude (étude générale ou umbrela review en anglais) publiée le 22 novembre 2017 dans le journal britannique The BMJ (DOI : 10.1136/bmj.j5024). Cette étude a aussi montré que boire 3 à 4 tasses de café par jour permettait de diminuer le risque de mortalité général et de maladies cardiaques.
 Selon une étude de juin 2016, l’aloé vera en prise orale serait efficace contre le diabète, en tout cas en partie, en abaissant le taux de glycémie. Pour arriver à ces conclusions les chercheurs ont effectué une méta-analyse, une étude d’études. Ils ont observé une diminution de la glycémie à jeun et de l’hémoglobine glyquée (HbA1c), deux marqueurs du diabète, chez des personnes prenant de l’aloé vera sous forme orale. Cette méta-analyse a porté sur 283 participants. Dans le détail la prise d’aloé vera a mené en moyenne à une diminution de la glycémie à jeun de 46.6 mg/dL (0,466 g/L) et du HbA1c de 1%. Cette étude a été réalisée notamment par le département de pharmacie de l’University of the Pacific en Californie aux Etats-Unis et publiée le 17 juin 2016 dans la revue spécialisée The Journal of Alternative and Complementary Medicine.
Selon une étude de juin 2016, l’aloé vera en prise orale serait efficace contre le diabète, en tout cas en partie, en abaissant le taux de glycémie. Pour arriver à ces conclusions les chercheurs ont effectué une méta-analyse, une étude d’études. Ils ont observé une diminution de la glycémie à jeun et de l’hémoglobine glyquée (HbA1c), deux marqueurs du diabète, chez des personnes prenant de l’aloé vera sous forme orale. Cette méta-analyse a porté sur 283 participants. Dans le détail la prise d’aloé vera a mené en moyenne à une diminution de la glycémie à jeun de 46.6 mg/dL (0,466 g/L) et du HbA1c de 1%. Cette étude a été réalisée notamment par le département de pharmacie de l’University of the Pacific en Californie aux Etats-Unis et publiée le 17 juin 2016 dans la revue spécialisée The Journal of Alternative and Complementary Medicine.
Remèdes naturels
Bons conseils
Le diabète de type 2 est une maladie complexe qui nécessite beaucoup de soins et de surveillance.
Quelques conseils peuvent être très utiles pour aider à stabiliser et contrôler la glycémie:
En cas de diabète de type une bonne hygiène de vie est très importante:
– Tout d’abord, il est important de mesurer très régulièrement sa glycémie. Votre médecin vous conseillera à ce sujet.
– Adoptez une alimentation saine (riche en légumes verts, 2 fruits par jour, sucres lents, riche en fibres), évitez de boire trop de sodas (il faudrait arrêter complètement), favorisez les pâtes ou le riz (sucres lents) et mangez seulement à l’heure des repas, c’est-à-dire éviter le grignotage.
Evitez de manger trop de viandes rouges, en particulier les viandes rouges transformées comme les saucisses ou les hot dog.
– Faites de l’exercice (sport, marche) régulièrement.
– Les points mentionnés ci-dessus (alimentation saine et exercice) devront vous aider à perdre du poids. En effet cela permet souvent d’agir de façon très favorable sur le diabète en stabilisant la glycémie. Les cellules graisseuses étant souvent plus résistantes à l’insuline (qui permet l’entrée du sucre dans les cellules).
Ulcères du pied
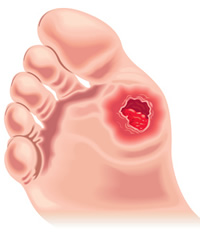 Lavez régulièrement vos pieds et contrôlez qu’il n’y ait aucune blessure ou plaie, même petite. En effet, un diabète mal soigné peut provoquer de graves complications au niveau des pieds suite à une perturbation de l’irrigation sanguine au niveau des capillaires. Dans des cas avancés, on parle d’ulcères du pied (en anglais : diabetic foot ulcers) qui sont des plaies ouvertes. Les plaies se développent parce que le diabète endommage les nerfs et les vaisseaux sanguins dans les pieds.
Lavez régulièrement vos pieds et contrôlez qu’il n’y ait aucune blessure ou plaie, même petite. En effet, un diabète mal soigné peut provoquer de graves complications au niveau des pieds suite à une perturbation de l’irrigation sanguine au niveau des capillaires. Dans des cas avancés, on parle d’ulcères du pied (en anglais : diabetic foot ulcers) qui sont des plaies ouvertes. Les plaies se développent parce que le diabète endommage les nerfs et les vaisseaux sanguins dans les pieds.
Il faut savoir qu’un diabétique peut avoir une moins bonne sensibilité au niveau des pieds qu’une personne ne souffrant pas de la maladie. D’où l’importance d’observer régulièrement ses pieds ou celles d’une personne souffrant de diabète, même si on ne ressent aucune douleur. En cas de blessure suspecte au pied, consultez directement un médecin.
Dans des cas avancés, les ulcères du pied sont si graves qu’ils peuvent mener à une amputation. Dans une étude réalisée par l’Université de Leeds et publiée le 20 novembre 2017 dans le journal scientifique Diabetic Medicine (DOI : 10.1111/dme.13537) plus de la moitié des 299 patients étudiés n’ont pas vu leur ulcère du pied guérir pendant un an ou plus et un patient sur sept a dû être amputé d’une partie ou de la totalité de ses pieds. Comme on le voit dans cette étude, les ulcères du pied sont lents à guérir et sujet à des infections. Au Royaume-Uni, les ulcères du pied touchaient en 2017 environ un quart des 3,3 millions de personnes souffrant de diabète, selon un communiqué publié en novembre 2017 par l’Université de Leeds.
– Limitez votre consommation d’alcool, l’alcool peut avoir un effet néfaste sur votre diabète.
– Surveillez tout signe d’hypoglycémie. Ceux-ci peuvent inclure: sueurs, tremblements, faim, anxiété, vertiges, fatigue, maux de tête, troubles de la vision, de l’irritabilité, pâleur de la peau, faiblesse ou accélération du rythme cardiaque. L’hypoglycémie peut être la conséquence d’un traitement peu adapté.
Méfiez-vous de l’hypoglycémie, car cette affection peut survenir à tout moment, par exemple lorsque vous conduisez ou si vous utilisez des machines de chantier. Avant d’exercer ces types d’activités, mesurez votre taux de glucose et assurez-vous qu’il est suffisamment élevé.
Pour soigner et prévenir l’hypoglycémie, ayez toujours une boisson ou aliment sucré à portée de main. Si vous êtes atteint d’hypoglycémie, reposez-vous 15 minutes puis mesurez à nouveau votre glycémie.
– Soyez attentifs aux signes d’hyperglycémie, soit une augmentation du taux de sucre dans le sang (en général en cas d’oubli de la prise de médicaments). Les symptômes de l’hyperglycémie (diabète) peuvent être: besoin fréquent d’uriner, fatigue, vision floue, augmentation de la soif, nausées ou encore des difficultés de concentration.
– Faites régulièrement un dépistage d’éventuels troubles de la vision (une possible complication du diabète).
– Soyez à jour avec vos vaccinations. Un niveau élevé de sucre (hyperglycémie) peut affaiblir votre système immunitaire et vous rendre plus sensible aux infections.
– Prenez soin de vos gencives et de votre santé bucco-dentaire.
– Contrôlez votre taux de cholestérol ainsi que votre pression artérielle.
– Arrêtez de fumer: le tabagisme augmente l’incidence et le risque de complications du diabète.
– Gérez votre stress, notamment grâce à des techniques de relaxation. Le stress peut être néfaste chez des diabétiques.
Le diabète est une maladie grave qui nécessite beaucoup de discipline de la part du patient. Par conséquent, gardez une attitude positive face à la maladie et suivez les recommandations médicales.
Bons conseils voyage :
– Si vous partez en voyage dans un pays qui ne parle pas français, renseignez-vous pour savoir comment on dit certaines phrases dans la langue de votre séjour, par ex. “Est-ce que je peux avoir un jus ? Je suis en hypoglycémie”, “Je souffre de diabète”, “J’ai besoin d’une aide médicale, d’un médecin”, “Je recherche une pharmacie”, etc.
– N’oubliez pas de prendre suffisamment de médicaments et tests de glycémie lors de votre séjour. Renseignez-vous avec votre assurance maladie pour savoir si vous êtes bien assuré en cas de problèmes médicaux à l’étranger.
Prévention (prévenir le diabète)
A la différence du diabète de type 1, il est possible dans une certaine mesure de prévenir le diabète de type 2. Il s’agit principalement de recommandations visant à améliorer le mode de vie, avoir des habitudes plus saines, voici quelques conseils de prévention :
– Adoptez ou gardez une alimentation saine. Évitez les sucreries, les sodas et les graisses en excès. Privilégiez les fruits et les légumes.
Limitez aussi l’absorption de viandes rouges surtout celles transformées.
 Une étude française publiée en 2017 a montré que la consommation d’antioxydants provenant de fruits, légumes et thés (ex. thé noir) était associée à une diminution du risque de diabète de type 2. Parmi les antioxydants, on compte notamment les vitamines C et E, les lycopènes et les flavonoïdes. Le café qui est riche en antioxydants n’a pas été pris en compte, car des études ont déjà montré par le passé une association entre cette boisson et la diminution du risque de diabète de type 2. Cette étude française réalisée par l’INSERM a pris en compte 64’223 femmes entre les années 1993 et 2008. Au moment de l’entrée dans l’étude, chaque femme ne souffrait ni de diabète ni de maladies cardiovasculaires. Les participantes ont dû remplir un formulaire incluant plus de 200 aliments à choisir pour qualifier leur alimentation. Chaque aliment était noté selon son effet antioxydant. Les résultats ont montré que le risque de diabète diminuait avec une augmentation de la consommation d’aliments riches en antioxydants jusqu’à un niveau de 15 mmol/jour, au-dessus duquel l’effet atteignait un plateau. Cette étude a été publiée online le 9 novembre 2017 dans le journal européen Diabetologia (DOI : 10.1007/s00125-017-4489-7).
Une étude française publiée en 2017 a montré que la consommation d’antioxydants provenant de fruits, légumes et thés (ex. thé noir) était associée à une diminution du risque de diabète de type 2. Parmi les antioxydants, on compte notamment les vitamines C et E, les lycopènes et les flavonoïdes. Le café qui est riche en antioxydants n’a pas été pris en compte, car des études ont déjà montré par le passé une association entre cette boisson et la diminution du risque de diabète de type 2. Cette étude française réalisée par l’INSERM a pris en compte 64’223 femmes entre les années 1993 et 2008. Au moment de l’entrée dans l’étude, chaque femme ne souffrait ni de diabète ni de maladies cardiovasculaires. Les participantes ont dû remplir un formulaire incluant plus de 200 aliments à choisir pour qualifier leur alimentation. Chaque aliment était noté selon son effet antioxydant. Les résultats ont montré que le risque de diabète diminuait avec une augmentation de la consommation d’aliments riches en antioxydants jusqu’à un niveau de 15 mmol/jour, au-dessus duquel l’effet atteignait un plateau. Cette étude a été publiée online le 9 novembre 2017 dans le journal européen Diabetologia (DOI : 10.1007/s00125-017-4489-7).
– Consommer un yaourt (yogourt) par jour pourrait diminuer le risque de diabète de type 2 de 18%, selon une grande étude américaine portant sur l’analyse des données de plus de 100’000 Américains publiée fin novembre 2014 dans la revue spécialisée BMC Medicine. Pour les chercheurs, la prise quotidienne de yaourt pourrait être un élément à incorporer pour une alimentation saine et équilibrée. La consommation d’autres produits laitiers comme le lait ou le fromage n’ont pas montré d’effets. Cette étude a été réalisée sous la direction du Dr Franck Hu de la Harvard School of Public Health à Boston (Etats-Unis).
– Mangez plus de fibres alimentaires. Elles aident à contrôler le poids, on sait que l’obésité a un effet très néfaste sur le diabète. Évitez les régimes miracles, ceux-ci font souvent plus de mal que de bien à long terme.
Si vous souffrez de diabète de type 2, il est préférable de consommer des fruits entiers plutôt que des jus selon une étude américaine de la Harvard Medical School parue en août 2013, il est aussi recommandé de varier les fruits consommés quotidiennement, par ex. consommez chaque jour plusieurs fruits différents comme une banane, une pomme, une poire, du raisin, etc. Demandez toujours conseil à votre nutritionniste ou médecin pour davantage d’informations et des conseils personnalisés.
Régimes et diabète :
– Le régime méditerranéen peut s’avérer être un bon moyen pour améliorer la glycémie chez des personnes souffrant de diabète, selon une étude allemande réalisée notamment par l’institution Deutsche Institut für Ernährungsforschung. La présence en quantité importante de fibres alimentaires dans les fruits et légumes semblerait être à l’origine de ces effets bénéfiques sur le diabète, comme le soulève les chercheurs allemands. Pour arriver à leurs conclusions, les scientifiques ont pris en compte plus de 5’000 participants. En comparaison avec d’autres régimes (ex. régime paléo), le régime méditerranéen était le plus efficace pour diminuer le taux de glycémie à jeun. Cette étude a été publiée le 4 janvier 2018 dans le journal scientifique European Journal of Epidemiology (doi : 10.1007/s10654-017-0352-x).
– Les régimes à faible et à très faible teneur en glucides (keto ou régime cétogène) sont les seules thérapies diététiques qui ont systématiquement donné des résultats bénéfiques pour les adultes atteints de diabète (et de prédiabète), telles sont les conclusions datant de 2019 de l’American Diabetes Association4.
– Pratiquez régulièrement de l’exercice. Cela permet de maintenir la glycémie à un niveau normal et la sensibilité à l’insuline augmente, c’est bénéfique dans la prévention et la thérapie du diabète.
Sources & Références :
Mayo Clinic, Diabetologia (DOI : 10.1007/s00125-017-4489-7), The BMJ (DOI : 10.1136/bmj.j5024), Diabetic Medicine (DOI : 10.1111/dme.13537), The Wall Street Journal (plusieurs éditions), PHARMA-INFO (journal suisse de référence sur les médicaments en allemand, plusieurs éditions), Prevention (magazine américain sur la santé), “100 wichtige Medikamente” – Infomed (2020), Prescrire.
Personnes responsables et impliquées dans l’écriture de ce dossier :
Xavier Gruffat (Pharmacien et Rédacteur en chef de Creapharma.ch), Seheno Harinjato (Rédactrice chez Creapharma.ch, responsable infographies).
Dernière mise à jour du dossier :
26.09.2023
Crédits photos :
Creapharma.ch, Adobe Stock.
Infographies :
Creapharma.ch (Pharmanetis Sàrl)

-
Anglais : Diabetes Type 2
-
Allemand : Diabetes Typ 2
-
Italien : diabete tipo 2
-
Portugais : diabetes tipo 2
-
Espagnol : diabetes tipo 2
Références scientifiques et bibliographie :
- RR Holman et al. 10-year follow-up of intensive glucose control in type 2 diabetes. N Engl J Med 2008; 359:1577. – DOI : 10.1056/NEJMoa0806470
- Lien PDF de Prescrire datant de décembre 2020, au 10 janvier 2021 – date de mise à jour de cette rubrique, le lien marchait
- “The Medical Letter” livre de 2019 : “Drugs of Choice 2020
- The Wall Street Journal, édition du samedi 30 janvier 2021

